L’arthrose est l’affection la plus fréquente de l’appareil locomoteur.
Elle concerne près de 18% des femmes et 10 % des hommes.
L’articulation de l’épaule est la 3ème touchée, après celles du genou et de la hanche. On appelle omarthrose, l’arthrose de l’épaule.
L’épaule est normalement très mobile, et a une large amplitude de mouvement. Elle fonctionne en suspension ou en traction, mais pas en charge : contrairement au genou, elle n’est pas soumise aux contraintes mécaniques liées à la pesanteur.
Au début de la maladie arthrosique, les douleurs sont donc généralement bien tolérées, ce qui peut retarder le diagnostic et la prise en charge.
Or, une consultation médicale dès l’apparition des premiers symptômes est primordiale pour éviter les complications.
Alors, qu’est-ce que l’omarthrose ? Et, comment la prend-on en charge ?
C’est ce que nous verrons dans cet article.
Qu’est-ce que l’omarthrose ?
Définition de l’omarthrose :
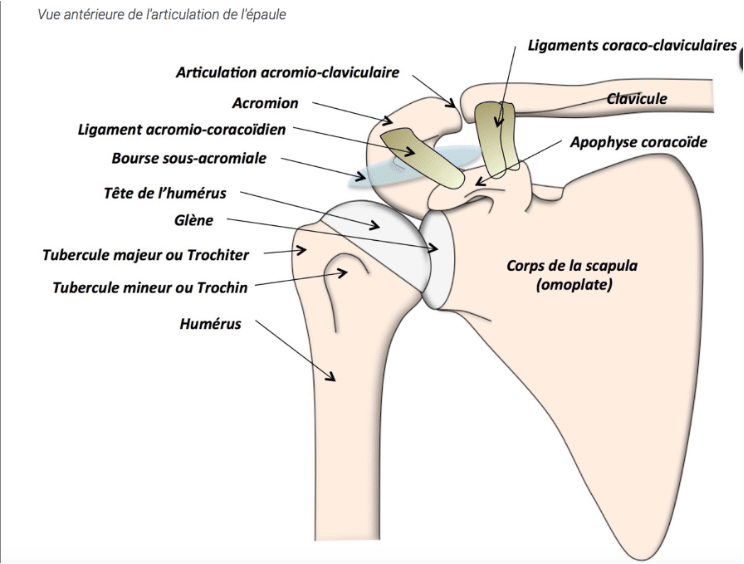
L’omarthrose, ou arthrose scapulo-humérale, est une dégénérescence du cartilage de l’articulation gléno-humérale de l’épaule, située entre l’omoplate (scapula) et la tête de l’humérus.
Le cartilage sert à améliorer le contact entre deux os, à absorber les chocs et à faciliter les mouvements de l’articulation.
Il joue donc un rôle important dans une articulation.
À noter que le cartilage se renouvelle régulièrement. L’arthrose apparait donc lorsque la destruction du cartilage est plus rapide que son renouvellement.
L’omarthrose est une pathologie du vieillissement, l’âge moyen de survenue étant de 69 ans. Mais, elle peut aussi être consécutive à un traumatisme ou une autre pathologie articulaire.
L’arthrose peut toucher une épaule ou les deux. On parle alors d’omarthrose bilatérale.

Différences entre omarthrose centrée et excentrée :
Par ailleurs, on distingue 2 types d’omarthrose selon le positionnement de la tête humérale : l’omarthrose centrée et l’omarthrose excentrée.
L’Omarthrose centrée :
L’omarthrose centrée est idiopathique ou primaire, c’est-à-dire que sa cause n’a pas été identifiée.
Dans ce cas, l’extrémité haute de l’humérus reste située en face de la glène de la scapula, l’alignement des os et les tendons sont préservés, et il n’y a pas d’autre atteinte ou d’autre déséquilibre.
L’usure du cartilage est uniforme.
Elle est souvent liée à l’âge (vieillissement physiologique de l’articulation).
L’arthrose secondaire, elle, est induite par une pathologie sous-jacente comme une luxation (déboitement), une fracture, une infection, une maladie rhumatismale ou encore une rupture de tendons (appelé coiffe des rotateurs).
Omarthrose excentrée :
Une rupture des tendons entraîne un déséquilibre de l’épaule : l’omarthrose est alors excentrée.
Dans ce cas, l’arthrose est associée à une migration de la tête de l’humérus sous l’acromion, et à une usure inégale du cartilage.
À noter que l’épaule comprend 4 tendons, appelés coiffe des rotateurs, qui permettent de maintenir la tête de l’épaule en place et de la bouger.
Anatomie de l’épaule :
L’épaule permet d’articuler la scapula et le bras.
La partie supérieure de l’humérus est constituée d’une tête qui pivote dans un creux de la scapula : la glène.
Ces surfaces de glissement sont recouvertes de cartilage.
L’articulation est recouverte du muscle deltoïde et des tendons de l’épaule qui s’insèrent autour de la tête de l’humérus, et participent aux mouvements d’élévation du bras et de rotation de l’épaule.
Le cartilage assure le glissement indolore des surfaces articulaires qui permettent les mouvements de l’épaule.
Quelles sont les causes et les facteurs de risque de l’omarthrose ?
Causes principales :
Les causes de l’omarthrose peuvent être nombreuses.
Néanmoins, dans la majorité des cas, elle est due au vieillissement physiologique de l’articulation.
Elle peut également être causée par des traumatismes antérieurs tels qu’une fracture (notamment, celle de l’extrémité proximale de l’humérus), une luxation ou des blessures anciennes.
Enfin, elle peut être consécutive à une surutilisation de l’épaule, notamment en cas d’activités sportives ou professionnelles répétitives, qui accélèrent l’usure articulaire.
Facteurs de risque supplémentaires :
D’autres facteurs peuvent induire une arthrose de l’épaule, comme une :
- Instabilité chronique de l’épaule : due auxépisodes de luxation ou subluxation récidivants qui provoquent une usure accélérée du cartilage.
- Rupture de la coiffe des rotateurs : souvent associée à l’omarthrose excentrée.
- Dysplasie glénoïdienne : anomalie structurelle qui prédispose à l’omarthrose.
- Nécrose avasculaire de la tête humérale : les cellules osseuses se nécrosent à cause d’un défaut d’irrigation sanguine.
Certaines pathologies inflammatoires comme la polyarthrite rhumatoïde ou une tumeur peuvent aussi causer l’omarthrose.
Quels sont les symptômes typiques de l’omarthrose ?
Douleur à l’épaule :
La douleur est le premier signe de l’omarthrose.
Elle est mécanique, aggravée par le mouvement, et peut persister au repos à des stades avancés.
La douleur est diffuse : elle peut être localisée à l’épaule et s’étendre au bras et à la nuque.
Impact sur le sommeil :
Les douleurs nocturnes étant fréquentes : elles perturbent souvent le sommeil.
Raideur articulaire :
On note également une raideur articulaire, l’amplitude du mouvement est alors diminuée, notamment lorsqu’on lève ou qu’on effectue des mouvements de rotation du bras.
Ce dernier signe est d’ailleurs caractéristique de l’omarthrose.
Craquements et blocages :
Le patient peut aussi ressentir une sensation de frottement ou de craquement lors des mouvements. Parfois, ils sont associés à des blocages.
Perte de force musculaire :
L’omarthrose peut aussi induire une faiblesse musculaire qui empêche de soulever des objets et d’effectuer certaines tâches quotidiennes.
Évolution par poussées :
L’usure du cartilage de l’articulation de l’épaule est progressive.
La pathologie est donc évolutive. Elle est ponctuée de périodes d’aggravation, et de rémissions partielles.
Ce qui rend difficile son diagnostic, notamment dans les premiers stades de la maladie où les symptômes sont légers, intermittents et assez bien supportés.
Comment se fait le diagnostic de l’omarthrose ?
Examen clinique :
Au cours de la consultation, le médecin réalise un interrogatoire complet, et s’intéressera à la symptomatologie : siège de la douleur, intensité, mode et horaire de survenue, présence de raideurs, de blocages…
Il effectue également un examen clinique qui permettra de mettre en évidence les déficits de mobilité, le retentissement fonctionnel, ainsi qu’une éventuelle origine neuropathique des douleurs.
Imagerie médicale :
L’imagerie médicale permet de confirmer le diagnostic, mais aussi d’adapter la rééducation au type d’arthrose.
La Radiographie :
En cas d’omarthrose, la radiographie de l’épaule, montre un pincement de l’interligne articulaire, qui correspond à l’usure du cartilage.
Il s’agit d’un espacement anormal des 2 os de l’articulation.
La tête humérale peut apparaître moins sphérique, et peut comporter des ostéophytes (surplus osseux).
Des géodes peuvent aussi apparaître aux endroits où l’os se résorbe.
Les clichés permettent également de déterminer s’il s’agit d’une omarthrose centrée ou excentrée, et peuvent indiquer si elle est à un stade débutant, moyen ou avancé.
Elle peut être couplée à une échographie, notamment pour évaluer la qualité des tendons.
L’IRM et le scanner :
L’IRM et le scanner sont deux examens complémentaires qui permettent :
- D’évaluer l’état du cartilage, des tendons (notamment la coiffe des rotateurs) et des tissus mous environnants.
- D’apprécier la qualité des os, essentiel en prévision d’une chirurgie prothétique.
Ils permettent de déterminer le meilleur traitement pour le patient.
L’Arthrographie :
Elle est utilisée dans les cas complexes pour explorer l’articulation avec plus de précision.
Diagnostic précoce :
Pour préserver au maximum l’articulation, la mobilité et réduire les douleurs, il est primordial de consulter rapidement, et d’établir un diagnostic précoce.
Quels traitements sont disponibles pour l’omarthrose ?
L’objectif est de conserver l’articulation et d’éviter l’intervention chirurgicale.
Pour cela, on propose en première intention, les traitements conservateurs.
Les traitements conservateurs :
En première intention, on aura recours au repos, à la glace, et aux :
- Analgésiques : paracétamol, opiacés…
- Anti-inflammatoires non stéroïdiens (AINS), pour réduire la douleur et l’inflammation.
- Infiltrations de corticoïdes pour limiter l’atrophie tissulaire. Elles peuvent être réalisées jusqu’à 3 fois par an.
- Injections d’acide hyaluronique, aussi appelées viscosupplémentations, qui peuvent améliorer la lubrification articulaire, chez certains patients.
Toutefois, ces traitements sont essentiellement destinés à soulager la douleur mais n’empêche pas la progression de la maladie.

Focus sur le PRP :
L’injection de Plasma Riche en Plaquettes (PRP), riche en facteur de croissance, consiste à introduire dans l’articulation douloureuse des plaquettes issues du sang du patient.
Le PRP permettrait de régénérer le cartilage abîmé.
Cette méthode n’aurait cependant pas encore fait ses preuves.
Physiothérapie :
Les séances de rééducation adaptée sont essentielles pour garder la souplesse de l’épaule et soulager les douleurs.
Les exercices de renforcement musculaire permettent d’améliorer la force et la stabilité de l’épaule.
Les étirements doux préviennent la raideur et maintiennent la mobilité.
Le mode de vie doit également être adapté, notamment en réduisant les activités répétitives ou intenses, et en utilisant les techniques ergonomiques pour protéger l’articulation.
À noter que tous les mouvements de force augmentent la pression sur le cartilage et accélère sa dégénérescence.
La rééducation permet de récupérer progressivement les amplitudes articulaires, et de supprimer les contractures musculaires qui augmentent la pression sur l’articulation.
Dans le cas d’une omarthrose excentrée, la rééducation consiste en une inversion du mouvement de l’omoplate pour compenser la rupture des tendons.
En cas d’arthrose acromio-claviculaire, la rééducation permet de débloquer les glissements de l’articulation et de remobiliser la scapula sur le thorax.
Quand est-ce qu’une intervention chirurgicale est nécessaire
L’usure du cartilage est irréversible, l’arthrose dégrade donc progressivement l’articulation, et limite la mobilisation du bras.
Quand les traitements conservateurs ne suffisent plus, la question d’une intervention chirurgicale se pose alors pour soulager la douleur, récupérer la mobilité de l’articulation et utiliser normalement le bras.
Chirurgie en cas d’échec des traitements conservateurs :
La chirurgie est indiquée dans les cas les plus graves : douleur invalidante et insupportable, impact sur la qualité de vie …
L’Arthroscopie :
Il s’agit d’une intervention peu invasive essentiellement indiquée pour explorer l’intérieur d’une articulation et/ou retirer les fragments de cartilage endommagé.
La Prothèse totale d’épaule :
Il s’agit du remplacement complet de l’articulation. Elle est indiquée dans les cas graves : atteinte sévère du cartilage, fracture complexe de l’épaule, lésion invalidante et non réparable des tendons de la coiffe des rotateurs…
Il existe deux types de prothèses d’épaule : la prothèse d’épaule anatomique et la prothèse d’épaule inversée.
La prothèse anatomique :
Elle est essentiellement indiquée pour remplacer la tête humérale.
Dans cette intervention, on ne touche pas aux tendons de la coiffe des rotateurs, qui sont fonctionnels.
Ici, il s’agit seulement de reproduire l’anatomie de l’épaule avec des implants personnalisés : sphère métallique pour remplacer la tête humérale et cupule pour remplacer la glène de la scapula.
La Prothèse inversée :
Elle est surtout indiquée en cas d’omarthrose inversée avec rupture de la coiffe des rotateurs ou lorsque la prothèse anatomique ne permet pas de récupérer la mobilité articulaire.
On l’appelle prothèse inversée car la partie prothétique sphérique est située au niveau de la scapula et la partie creuse, sur l’humérus.
En inversant les surfaces articulaires, l’humérus s’abaisse, ce qui permet au muscle deltoïde de se substituer aux tendons de la coiffe.
Quels sont les exercices de réhabilitation recommandés pour les patients ?
La rééducation post-traitement :
Vous l’aurez compris, il est important de renforcer les muscles autour de l’épaule pour restaurer la mobilité et éviter la récidive.
Plusieurs techniques sont possibles et adaptées à la chirurgie, à l’âge et aux aptitudes du patient.
Les appareils arthromoteurs :
Ils peuvent être proposés pour mobiliser l’épaule. Les séances durent généralement 1 heure et permettent un travail doux, régulier et indolore.
L’électrostimulation :
Elle permet de lutter contre l’atrophie musculaire et est couplée à des exercices manuels pour récupérer une masse et une fonction normale.
Les exercices recommandés :
À noter que 2 outils permettent d’évaluer la mobilité de l’épaule opérée : la fiche score de Constant et le questionnaire DASH.
Parmi les exercices conseillés, on retrouve :
- Les étirements doux : pour maintenir la souplesse et prévenir la raideur.
Le renforcement musculaire : qui utilise les poids légers ou les élastiques pour améliorer la force.

- La mobilisation active : pour améliorer l’amplitude des mouvements et restaurer la fonctionnalité.
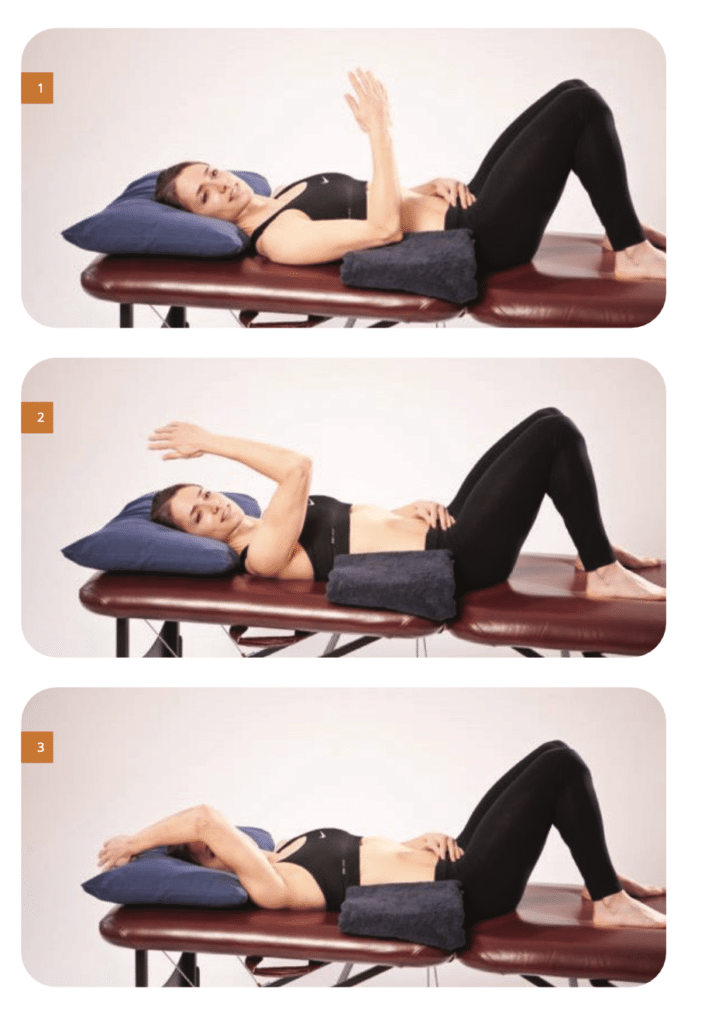
- Le protocole progressif : les étapes de la rééducation sont programmées en fonction du stade de récupération du patient.

Prévention et gestion de l’omarthrose :
Activité physique modérée :
Pour maintenir la souplesse des articulations et renforcer les muscles de l’épaule sans aggraver l’usure articulaire, on privilégie les exercices doux.
Alimentation et hydratation :
Une alimentation riche en oméga-3, et en vitamines D et C est impérative pour améliorer la santé articulaire.
Gestion du poids :
Il est également essentiel de maintenir un poids santé pour limiter la pression sur les articulations.
Suivi régulier :
Enfin, un suivi régulier permet d’évaluer l’évolution de l’omarthrose, et le cas échéant d’ajuster les traitements. Il ne faut donc pas le négliger.
Pour conclure…
Nous l’avons vu, la symptomatologie de l’omarthrose est différente selon les patients.
Elle évolue dans le temps en fonction des poussées inflammatoires, et peut passer inaperçue dans les stades débutants, retardant le diagnostic et la prise en charge.
Si le traitement de première de première intention est médical, la maladie étant évolutive et irréversible, il n’est pas rare de recourir à la chirurgie, quand les traitements conservateurs ne suffisent plus à préserver la qualité de vie du patient qui en est atteint.
Soyez donc attentif, et n’hésitez pas à consulter votre médecin dès les premiers signes.
Et, si vous avez aimé cert article, n’hésitez pas à la partager.
Source :
Article « Réduction des omarthrose », Thierry Marc, Centre de rééducation spécialisé de Montpellier (statistiques)